診療・各部門
| 氏名 | 専門領域 | 資格等 |
|---|---|---|
川原 一郎 |
脳血管障害、脳腫瘍、 顔面けいれん、三叉神経痛、 頭部外傷、正常圧水頭症ほか |
|
| 陶山 一彦 |
年度別手術件数内訳(2023年4月~)
| 2024年度 | 2023年度 | ||
|---|---|---|---|
| 脳血管障害 | クリッピング術 | 7(破裂:2、未破裂:5) | 12(破裂:8、未破裂:4) |
| コーティング術 | 1 | 0 | |
| 開頭血種除去術 | 9 | 5 | |
| 定位的脳内血腫除去術 | 3 | 1 | |
| 頚動脈内膜剥離術 | 6 | 2 | |
| 脳動脈吻合術 | 0 | 0 | |
| 頭蓋内腫瘍 | 開頭腫瘍摘出術 | 1 | 4 |
| 頭部外傷 | 開頭血種除去術 | 1 | 3 |
| 慢性硬膜下血腫穿孔洗浄術 | 17 | 24 | |
| 機能的疾患 | 水頭症手術(VPシャント) | 4 | 9 |
| 脳室ドレナージ術 | 4 | 1 | |
| 微小神経血管減圧術 | 5(顔面痙攣:3、三叉神経痛:2) | 3(顔面痙攣:2、三叉神経痛:1) | |
| その他 | 減圧開頭術 | 2 | 0 |
| 頭蓋骨形成術 | 0 | 2 | |
| 脳膿瘍排膿術 | 1 | 0 | |
| シャント除去術 | 0 | 1 | |
| 総計 | 61 | 67 | |
~ 主な対応疾患 ~
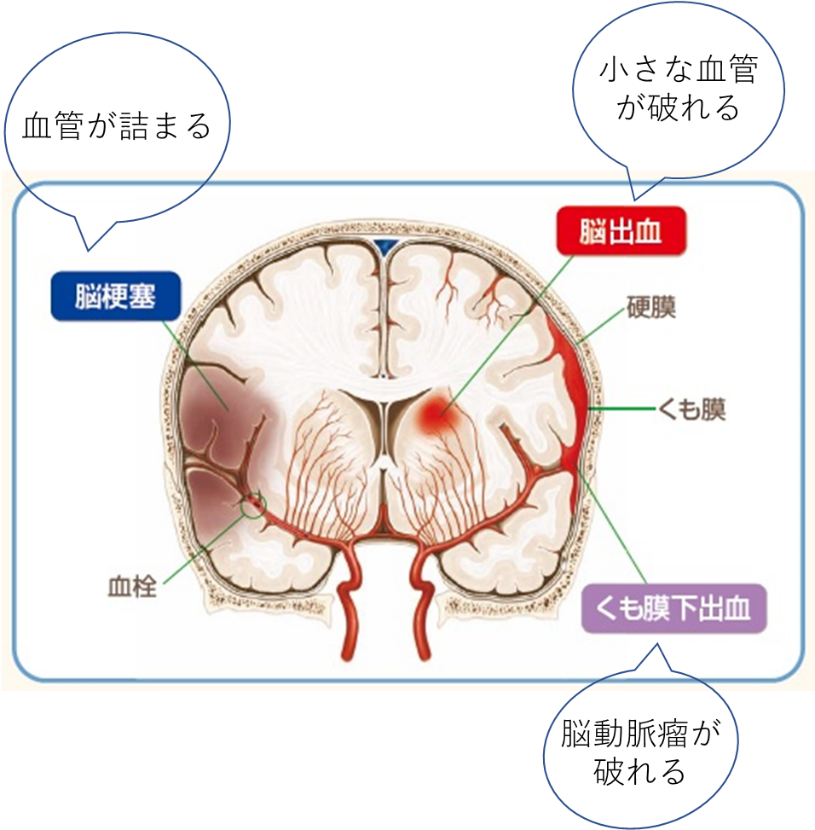
脳卒中について
脳卒中とは、脳の血管が詰まったり破れたりすることによって、脳が障害を受ける病気です。発症すると、障害を受けた脳が司っていた身体機能や言語機能などが失われ、場合によっては死に至ることもあります。わが国における脳卒中患者数は約250万人で年間約12万人が死亡し、寝たきりなどの重度介護の原因の3割を占め医療費自体もガンに次ぎ2位で年々増加傾向です。生活習慣との関連性も高く、脳卒中は日本国民の命と暮らしを直撃する疾患であり脅威であると言っても過言ではありません。一方、直面するわが国の高齢化社会においてもいかに脳卒中を予防し継ぎ目のない医療体制を整備していくかは極めて重要な課題です。そうした中、2019年12月1日に『健康寿命の延伸等を図るための脳卒中、心臓病その他の循環器病に係る対策に関する基本法』が施行されました。今後は、本法をもとに国策として具体的な脳卒中の救急医療体制の整備がなされ、発症・死亡数・後遺症の軽減、健康寿命の延伸および医療費・介護費の節約を目指していくものと期待されます。
くも膜下出血
極めて致死率の高い疾患であり、約50%が予後不良(死亡、重篤な後遺症)となります。原因のほとんどは、脳動脈瘤の破裂であり、再破裂を来すと状態悪化へと導くため再破裂をいかに予防し専門病院へ搬送するかは極めて重要です。治療法としては、開頭によるクリッピング術にて再破裂を防止します。さらに、脳血管攣縮や正常圧水頭症などの合併症をいかに克服するかも予後を左右します。
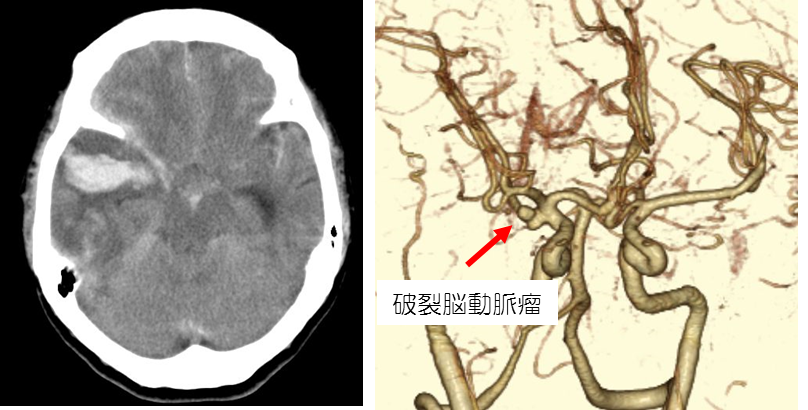
未破裂脳動脈瘤
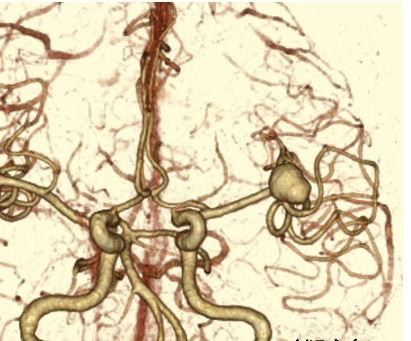
脳ドックなどで偶然発見される場合が多く、複視などを呈する場合もあります。全人口の3~5%に存在すると言われており、破裂すれば致死率の高いくも膜下出血を来します。脳動脈瘤自体の発生理由は明らかにされていませんが、喫煙や飲酒の習慣のある方や高血圧、くも膜下出血の家族歴のある方、男性よりも女性の方が発症リスクは高いと言われています。治療は大規模臨床研究結果などのデータなどを参考にし、脳動脈瘤の部位、サイズ、形状、喫煙歴、年齢、危険因子など総合的に評価し決定します。一般的に、5mm未満のものは破裂するリスクは低いと言われていますが、前交通動脈や後交通動脈分岐部の瘤、多発瘤、形状が歪なもの、増大傾向を呈しているものなどは破裂のリスクが高いと考えられているため積極的に手術を検討します。
脳梗塞
急性期脳梗塞に対するrt-PA静注療法が認可されて以降、脳梗塞の治療は以前と比べより時間的な制約が要求されるようになりました。発症4.5時間以内であればrt-PA静注療法の適応の可否を的確に判断し、さらに血管内による血栓回収療法の適否も早急に判断し、必要に応じて施行可能な高次医療機関へ紹介します。出来るだけ早期に治療介入出来るかによって予後が左右されます。また、脳梗塞の病型を正確に診断し、再発予防として的確な抗血栓療法を導入し危険因子のコントロール、生活改善を是正することも2次予防の観点からは重要です。
脳内出血
殆どは高血圧、多量飲酒などが原因となりますが、近年においては、不要な抗血小板剤内服中の発症や高齢者特有のアミロイドアンギオパチー例なども散見されます。脳浮腫対策および厳重な血圧コントロールが急性期治療の中心となり、手術が必要と判断された場合は主に緊急開頭血腫除去術を行います。
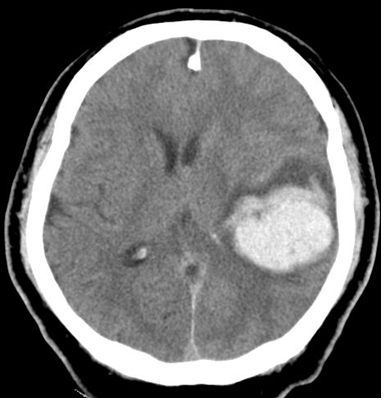
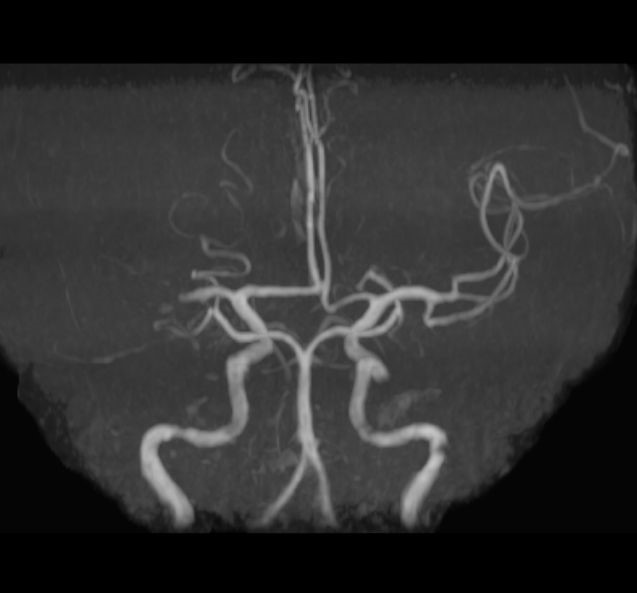
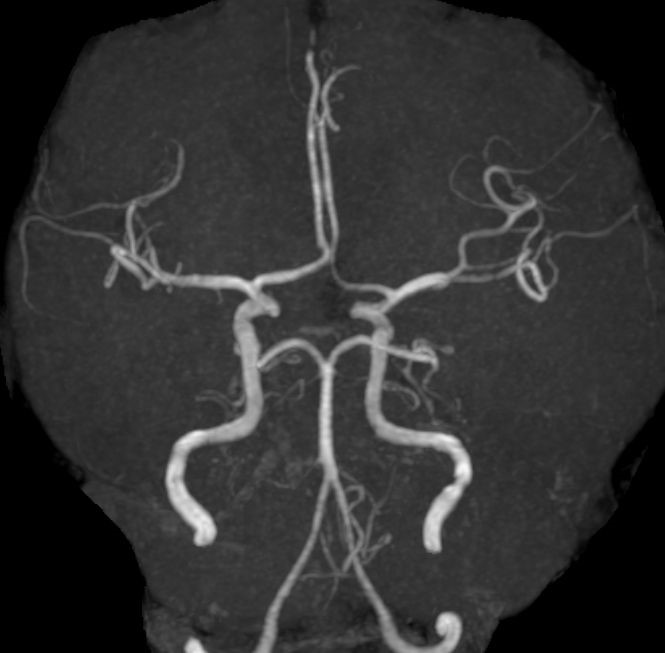
頚動脈狭窄症
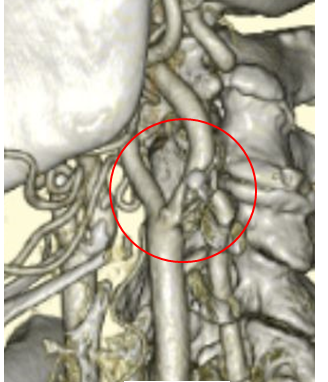
頚動脈狭窄症は代表的動脈硬化性疾患であり、脳梗塞および一過性脳虚血発作の原因としても極めて重要な疾患です。その狭窄度に加えプラークの性状がより重要視されるようになり、種々の検査を行い如何にして“不安定化プラーク”を検出するかが課題です。治療は大きく分けて、内科的治療、ステント留置(CAS)、頚動脈内膜剥離術(CEA)があり、症候性の有無、狭窄率、分岐部の高さ、プラーク性状などに応じて決定されます。
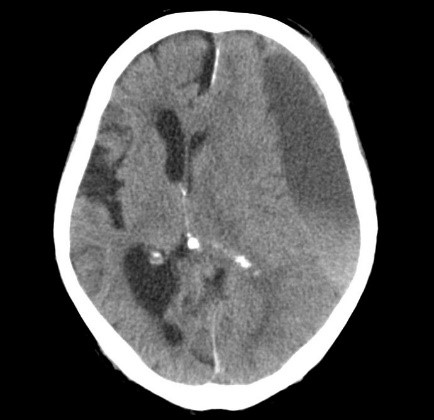
慢性硬膜下血腫
主には数週間から数か月前の頭部外傷がきっかけで発症し非常に軽微な外傷でも起こり得ます。アルコール多飲、高齢者など脳萎縮が目立つ人に多い傾向があります。頭痛や手足の脱力による歩行障害、失禁、言語障害などの症状を来し、物忘れや意欲の低下、失禁、見当識障害(時間・人・場所などがわからなくなる)など認知症のような症状が現れることもあります。治療は局所麻酔での手術による血腫洗浄が基本となり約1週間の入院が必要です。
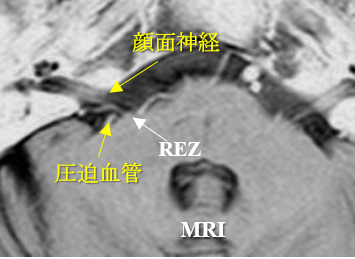
片側顔面けいれん、三叉神経痛
脳神経(三叉神経、顔面神経)が脳幹部から出た直後の部分(REZ: root exit zone)において脳血管により持続的に圧迫されると神経自体が異常興奮し、三叉神経痛や顔面けいれんを来すことがあります。診断は、問診による特徴的な症状を捉えることが非常に重要であり、かつMRIによって脳血管によるREZの圧迫、接触を捉えることでより正確な診断が可能となります。微小神経血管減圧術(MVD)は唯一の根治的治療で、手術顕微鏡下に圧迫血管をREZから離して、血管と脳幹部との間にテフロン、スポンジなどのクッションを挿入し再び血管がREZを圧迫しないように固定します。
頭蓋内腫瘍
頭蓋内腫瘍は脳またはその他の構造物(骨、神経、髄膜など)から発生し良性から悪性までさまざまです。脳腫瘍自体は原発性と転移性脳腫瘍などの続発性に分類されます。腫瘍によって引き起こされる症状の多くは、頭蓋内圧亢進の結果として頭痛、意識障害、片麻痺などの巣症状、けいれん発作などが見られます。また、血管豊富な腫瘍であれば腫瘍内出血を発症する場合もあります。治療法としては、手術による摘出、化学療法、放射線療法などがあり腫瘍の性質、感受性によって組み合わせが行われます。
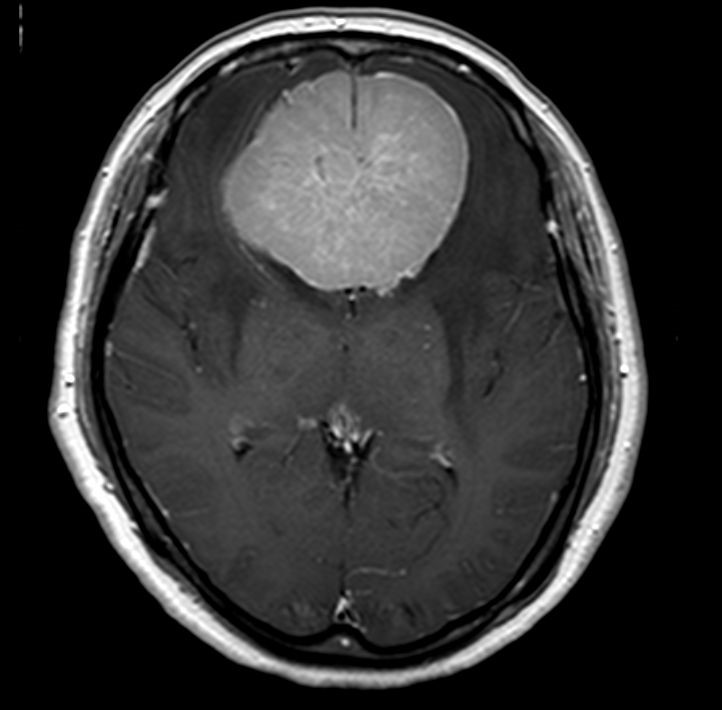
正常圧水頭症
水頭症とは、さまざまな原因に伴う脳脊髄液の吸収障害によって引き起こされる疾患であり、歩行障害や認知症、尿失禁などの特徴的な症状を呈します。正常圧水頭症とは、特発性と脳卒中や頭部外傷などによって合併する続発性に分けられます。診断は、問診や画像検査、髄液排除試験(タップテスト)にて行われ、治療法としてはシャント手術が行われます。主に行われているのは、脳室と腹腔とを短絡させるVPシャント、腰椎と腹腔とを短絡させるLPシャントです。
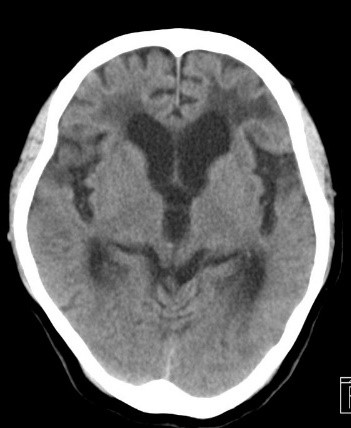
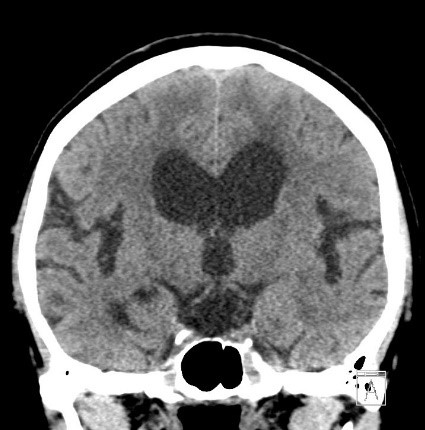
頭部外傷
頭部に何らかの外部から圧力が加わることによって起こる損傷で、一般的な原因としては、転倒や転落、交通事故、暴行などがあります。打撲や脳震盪など軽症であれば手術の必要はありませんが、重症頭部外傷の場合は意識障害や脳機能障害の症状を伴い緊急手術が必要な場合もあります。主な重症頭部外傷例としては、外傷性くも膜下出血、急性硬膜下血腫、急性硬膜外血腫、脳挫傷、頭蓋骨骨折、びまん性軸索損傷などがあげられ、脳実質内損傷の有無によって予後は左右されます。